随着过去数十年间新型治疗策略的不断发展,经典型霍奇金淋巴瘤(cHL)患者的预后得到了显著改善。目前早期cHL患者的5年总生存(OS)率约为96.0%-99.4%,晚期cHL患者的5年OS率约为56%-89%。但是cHL患者仍存在未被满足的临床
无极血康中医医院提醒您--治疗血液病选中医药疗效持久!!
随着过去数十年间新型治疗策略的不断发展,经典型霍奇金淋巴瘤(cHL)患者的预后得到了显著改善。目前早期cHL患者的5年总生存(OS)率约为96.0%-99.4%,晚期cHL患者的5年OS率约为56%-89%。但是cHL患者仍存在未被满足的临床需求,有必要进一步探索新的治疗策略以预防cHL患者的疾病复发/难治(R/R)、提升cHL患者的生活质量、改善老年cHL患者的预后。本文对近年cHL一线治疗和R/R cHL重要的治疗进展进行了汇总。
cHL的一线治疗进展
根据疾病风险和缓解情况调整的一线治疗策略
大部分cHL患者通过标准治疗能够获得治愈,但是这部分患者也面临着较高的心脏毒性、继发性恶性肿瘤等长期并发症风险。因此目前cHL的治疗聚焦在优化治疗策略,在减少治疗毒性的同时提高疗效。精准识别复发风险较低或较高的患者,避免过度治疗或治疗不足至关重要。目前PET-CT已成为cHL分期和指导治疗策略的重要工具,此外还可以通过评估代谢性肿瘤体积(MTV)提高PET-CT的预测能力。
目前早期cHL的标准一线治疗方案是ABVD方案(多柔比星/阿霉素、博来霉素、长春花碱、达卡巴嗪)。HD10研究结果显示,2个周期的ABVD方案基础上联合20Gy的受累野放疗(IFRT)和联合30Gy的IFRT疗效接近。RAPID研究结果显示,3个周期的ABVD方案治疗后PET-CT检测阴性的患者,无论是否接受巩固性放疗预后均较好。
H10 EORTC/Lysa研究证实了PET-CT指导的治疗策略能为cHL患者带来获益。该研究对比了标准治疗方案(3个周期的ABVD方案和受累淋巴结放疗[INRT])和PET-CT指导方案(2个周期ABVD方案后进行PET-CT检测,阴性患者继续接受ABVD方案,阳性患者接受增强剂量BEACOPP方案[博来霉素、依托泊苷、多柔比星、环磷酰胺、长春新碱、甲基苄肼、泼尼松]和INRT)在早期cHL中的疗效。研究结果显示,PET-CT检测阳性的cHL患者改用增强剂量BEACOPP方案和INRT后,5年无进展生存(PFS)率自77.4%提升至90.6%(HR:0.42;95%CI:0.23-0.74;P=0.002),而与标准组患者相比,未接受INRT的PET-CT阴性患者预后较差,尤其是总共接受4个周期的ABVD方案治疗的患者(HR:1.45;95%CI:0.8-2.5)。
德国霍奇金淋巴瘤研究组(GHSG)开展的HD14随机研究的长期随访结果显示,与4个周期的ABVD方案相比,2个周期的增强剂量BEACOPP方案序贯2个周期的ABVD方案(“2+2”方案)在cHL患者中获得了更好的疗效。接受“2+2”方案的患者10年PFS率为91.2%,高于接受4个周期ABVD方案的患者85.6%的10年PFS率(HR:0.0052,95%CI:0.386-0.704,P<0.0001),然而该方案带来的PFS获益并未转化为OS获益。对于年龄≤60岁,具有高危风险因素的cHL患者,“2+2”方案是可行的治疗选择。但由于增强剂量BEACOPP方案具有较高的毒性,尤其是较高的血液学毒性,“2+2”方案尚未在cHL中被广泛使用。
III期HD17试验纳入1100例cHL患者,随机分配接受“2+2”方案治疗后,序贯30Gy IFRT或PET-CT指导的治疗(仅PET-CT阳性患者接受30Gy IFRT)。研究结果显示,标准组患者5年PFS率为97.3%,PET-CT指导组患者5年PFS率为95.1%(HR:0.523;95%CI:0.226-1.211)。该研究结果显示,早期cHL患者接受“2+2”方案治疗后PET-CT检测阴性的情况下可省略巩固性放疗,可减少因放疗出现不良反应的患者比例。
HD18研究结果显示,晚期cHL患者接受2个周期的增强剂量BEACOPP方案治疗后,在PET-CT检测阴性的情况下,将总治疗周期数从6或8个周期减至4个周期在疗效上具有非劣效性(5年PFS率:92.2% vs90.8%;95%CI:2.7-5.4)。
此外,AHL 2011 Lysa研究同样证实了另一种PET-CT指导的晚期cHL治疗策略。晚期cHL患者接受2个周期的增强剂量BEACOPP方案治疗后,PET-CT检测阴性患者序贯4个周期的ABVD方案治疗与PET-CT检测阳性患者序贯4个周期的增强剂量BEACOPP方案治疗的疗效接近,4年PFS率分别为87.1%和87.4%(P=0.68),其中PET-CT检测阴性的患者血细胞减少症和败血症等不良反应的发生率更少。
RATHL研究则探索了另一种PET-CT指导的治疗策略,该研究纳入1214例晚期cHL患者,经过2个周期的ABVD方案治疗后,PET-CT检测阴性的患者随机分配接受4个周期的ABVD或AVD方案治疗,PET-CT检测阳性的患者接受增强剂量BEACOPP方案治疗。研究结果显示,接受AVD方案和ABVD方案的患者3年PFS率(84.4% vs 85.7%)和3年OS率(97.6% vs 97.2%)接近。该研究结果提供了另一种PET-CT指导的治疗思路,该方案治疗下cHL患者可减少博来霉素的暴露,在不影响疗效的情况下减少肺部不良反应的发生率。
一线免疫治疗
上述的根据疾病风险和缓解情况调整的一线治疗策略主要基于化疗方案,而近期相关研究主要探索新型免疫治疗药物,如维布妥昔单抗(BV)和PD-1单抗治疗cHL的疗效,以减少cHL患者的复发风险和治疗相关不良反应。BV是一种抗体药物偶联物,最初联合ABVD方案用于cHL的治疗,后取代ABVD方案中的博来霉素以减少cHL患者的肺部不良反应。III期ECHELON-1研究比较了6个周期的ABVD方案和6个周期的BV联合AVD方案一线治疗1334例晚期cHL患者的疗效和安全性,研究结果显示BV-AVD方案5年PFS率显著更优(82.2% vs75.3%;HR=0.681;P=0.002),但两种方案OS并无显著差异。由于预防性地使用了粒细胞集落刺激因子(G-CSF),BV-AVD组患者周围神经病变、中性粒细胞减少症、感染的发生率更高,但是肺部并发症的发生率较低。对于晚期cHL患者,BV-AVD方案是一种较为安全的一线治疗选择,可提供较为持久的疾病缓解。
另有一项II期研究探索了帕博利珠单抗(PEM)序贯AVD方案一线治疗早期高危或晚期cHL患者的疗效,研究纳入的30例患者首先接受3个周期的PEM治疗,随后接受4-6个周期的AVD方案化疗,未接受巩固性放疗。经过PEM的治疗后,11例(37%)患者获得完全代谢缓解(CMR),28例患者中7例(25%)患者MTV减少超过90%。经过2个周期的AVD方案治疗后,所有患者获得了持续的CMR。中位随访22.5个月时,所有患者的治疗结局未发生变化,没有患者出现疾病进展或死亡,同时治疗方案的耐受性良好,PFS率和OS率均为100%。对于这部分患者人群,PEM序贯AVD方案展现出了较好的疗效和安全性。
纳武利尤单抗(Nivo)已在R/R cHL中证实疗效,但其在初治cHL中的疗效仍有待相关研究证实。II期NIVAHL研究探索了两种以Nivo为基础的cHL一线治疗策略,该研究纳入了18-60岁的早期高危cHL患者,随机分配接受4个周期的Nivo-AVD方案治疗(A组),或接受4种剂量的Nivo前序治疗,随后接受2个周期的Nivo-AVD方案和2个周期的标准剂量AVD方案治疗(B组),随后两组患者均接受30Gy的受累部位放疗(ISRT)。研究结果显示,A组和B组分别有38%和28%的患者出现严重不良事件(AE),分别有16%和22%的患者出现≥3级器官毒性、贫血、血小板减少症或4级感染。中期分析显示,两组患者经过2个周期的Nivo-AVD方案或4个周期的Nivo治疗后,总缓解率(ORR)分别为100%和96%。所有系统性治疗完成后,两组ORR分别为100%和96%,CR率分别为81%和86%。所有患者的1年PFS率和OS率分别为98%和100%,2年PFS率和OS率分别为98%和100%。Nivo-AVD方案在初治cHL中获得了较高的早期CR率,同时安全性可以接受。
总体来看,在初治cHL既往的化疗方案基础上联合免疫治疗药物可改善疗效。免疫治疗药物的使用可避免博来霉素等药物的相关毒性,甚至可以避免巩固性放疗带来的毒性。但与此同时,这些新药的使用也会诱发免疫相关的AE和周围神经病变。因此有必要进一步开展随机研究验证免疫疗法一线治疗cHL的疗效,探索最佳的治疗方案。目前正在进行的一项III期研究(NCT03907488)正在比较Nivo-AVD方案和BV-AVD方案在初治cHL中的疗效,该研究的结果值得关注。
针对老年cHL患者降低毒性的治疗方案
约20%-30%的cHL患者年龄>60岁,这部分患者疾病通常具有侵袭性,具有不良预后因素。这部分患者对化疗的耐受性较差,与年轻cHL患者相比生存率明显较低。泼尼松、长春花碱、多柔比星、苯达莫司汀(PVAB)方案在初治老年cHL患者中展现出较高的CMR(77%)、2年OS率(84%)和2年PFS率(61%),同时安全性可接受,但仍需要持续关注该研究中患者的长期生存结果以进一步验证该方案的疗效。
为减少老年cHL患者的化疗暴露,相关研究也在探索BV和PD-1单抗单药或联合化疗在老年cHL患者中的疗效。其中一种可行的治疗方案是2个周期的BV序贯6个周期的AVD方案,随后进行4个周期的BV巩固治疗。一项II期研究纳入了48例患者(中位年龄68岁)对该方案的疗效进行了探索,其中37例(77%)患者完成了6个周期的AVD方案治疗,35例(73%)患者至少接受了1次BV的巩固治疗。初始2个周期BV治疗后的ORR和CR率分别为82%和36%,AVD方案治疗后为95%和90%。该方案耐受性良好,2年PFS率和OS率分别为84%和93%。
另有两项II期研究探索了BV-Nivo的无化疗方案在初治老年cHL患者中的疗效。ACCRU研究中46例患者接受了8个周期的BV-Nivo方案治疗,该研究由于中期分析时未达到既定标准而终止。但是该研究中BV-Nivo方案耐受性良好,ORR达到61%,CMR为48%。中位随访21.2个月时,中位PFS为18.3个月,中位OS未达到。另一项研究评估了21例患者接受BV-Nivo方案治疗的疗效,中位随访26.2个月时,ORR为95%,中位PFS未达到。对于基本情况更差的老年cHL患者,相关研究显示BV单药或联合达卡巴嗪是耐受性较好的治疗方案。
复发cHL的挽救治疗
约10%-15%的早期cHL患者和15%-30%晚期cHL患者接受常规治疗后未达到疾病缓解或出现疾病复发。虽然目前部分新型疗法已经获批,但自体造血干细胞移植(ASCT)仍是这部分患者的标准治疗方案,支持这部分患者进行ASCT的研究数据出自1993年和2002年发布的两项小型研究。由于ASCT前疾病状态是影响R/R cHL患者预后的重要因素,因此cHL二线治疗的目标是追求较深的疾病缓解。
维布妥昔单抗(BV)在R/R cHL的II期单臂研究中已展现出较好的疗效,基于该研究结果,淋巴瘤学术研究组织(LYSARC)开展的I/II研究探索了BV联合化疗在R/R cHL二线治疗中的疗效。研究中患者接受2个周期的BV-ICE(异环磷酰胺、卡铂、依托泊苷)方案治疗后进行PET-CT评估,达到完全分子学缓解(CMR)的患者继续第3个周期的治疗,随后接受1个周期的BV单药治疗后进行ASCT;未达到CMR的患者接受研究外治疗。研究中69.2%的患者(27例)达到CMR,其中20例患者接受了ASCT。13例患者随后疾病复发,没有患者在未出现疾病进展的情况下死亡。该方案的1年无进展生存(PFS)率和OS率分别为69%和100%。
另一项II期研究探索了纳武利尤单抗(Nivo)作为挽救治疗选择的疗效。研究中R/R cHL患者首先接受最多6个周期的Nivo单药治疗,达到完全缓解(CR)的患者接受ASCT,而未达到CR的患者继续接受2个周期的Nivo-ICE方案治疗。该治疗方案的1年PFS率和OS率分别为79%和97%。Nivo帮助大部分受试者成功桥接后续ASCT,同时避免了传统化疗带来的毒副反应。而对于Nivo治疗后未达到CR的患者,Nivo-ICE方案是一种疗效和耐受性良好的挽救治疗方案。
另一种较好的挽救治疗方案是帕博利珠单抗(PEM)联合吉西他滨、长春瑞滨、多柔比星脂质体。相关研究纳入39例R/R cHL患者接受该挽救方案治疗,在2个或4个周期后PET-CT检测达到CR的患者接受ASCT。研究中37例患者疗效可评估,35例(95%)患者在2个周期(n=34)或4个周期(n=1)治疗后达到CR,35例患者全部接受了ASCT。经过中位11.2个月的随访,没有患者出现疾病复发或死亡。
BV联合苯达莫司汀方案在R/R cHL患者,尤其是基础情况较差的患者中也展现出了较好的疗效和可控的安全性。一项I期研究纳入53例患者接受了6个周期的BV联合苯达莫司汀方案治疗,研究中患者可在第2个周期治疗完成后任何时间进行ASCT。经过2个周期的治疗后,该联合方案的总缓解率(ORR)为92.5%,39例(74%)患者达到CR,40例患者在完成2个周期的治疗后进行ASCT,31例患者(其中25例患者接受了ASCT)接受了BV单药的巩固治疗。中位随访21个月时,所有患者的2年PFS率为63%,其中接受ASCT的患者2年PFS率为69.8%。接受ASCT的患者与未接受ASCT的患者的CR持续时间相似(95%vs 94%)。
无化疗挽救方案的可行性?
一项I/II期研究中R/R cHL接受不超过4个周期的BV-Nivo方案作为挽救治疗,随后进行ASCT。61例接受治疗的患者的ORR达到85%,CR率为67%,其中CD30+表达水平较高的患者缓解程度更深。98%的患者在ASCT前出现不良事件(AE),大部分AE为1-2级。共67例(74%)患者接受了ASCT。中位随访22.6个月时,所有患者的2年PFS率和OS率分别为78%和93%,接受ASCT的患者2年PFS率为91%。BV-Nivo方案在R/R cHL患者中展现出较高的CR率和较好的耐受性,可为R/R cHL患者带来持久的疾病缓解。此外,该联合方案在年龄>60岁患者中同样展现出较好的疗效。作为一种无化疗挽救方案,BV-Nivo方案在R/R cHL患者中的运用值得进一步探索。
高危患者ASCT后的维持治疗策略
接近50%的患者在ASCT后复发,因此有必要对cHL患者,尤其是高危cHL患者进行维持治疗以防止或延缓疾病进展。AETHERA研究首次证明了ASCT后不超过16个周期的BV维持治疗可为R/RcHL患者带来获益。该研究纳入了329例一线治疗后1年内复发的原发性R/R cHL患者或结外复发R/R cHL患者,随机分配接受BV或安慰剂的维持治疗。研究结果显示BV组患者的5年PFS率为59%,而安慰剂组为41%(HR:0.521;95%CI:0.379-0.717)。虽然67%的患者出现周围神经病变,但90%的患者的AE得到改善或解决,并未对生活质量产生影响。但是BV的维持治疗并未带来OS的改善,这可能是由于安慰剂组患者复发后交叉至BV组导致的。其他研究结果显示,ASCT后短时间的BV维持治疗(4个周期)的2年PFS率和OS率分别为72%和100%。
PD-1单抗也可以作为ASCT后的维持治疗选择,其维持治疗时间相比于AETHERA研究中的BV单药可缩短50%。一项II期研究评估了30例R/R cHL患者在ASCT后接受不超过8个周期的PEM维持治疗的疗效和安全性。研究结果显示该维持治疗方案安全性可控,18个月PFS率为82%。2020年ASH大会上公布了ASCT后8个周期的BV-Nivo方案维持治疗的结果,该方案的18个月PFS率为92%,同时安全性可耐受。虽然相关研究结果较为出色,但有必要继续开展随机研究进一步验证ASCT后PD-1单抗维持治疗能否为R/RcHL患者带来获益。
异基因造血干细胞移植
虽然大部分cHL患者通过一线治疗和二线治疗可以获得治愈,但仍有一部分患者在接受强化化疗和ASCT后出现疾病复发或进展,这部分患者的预后较差。目前常用的挽救治疗方案通常为BV或PD-1单抗的单药或联合方案,部分多药联合方案(如BV、Nivo、免疫检查点抑制剂ipilimumab)、新型抗体药物偶联物(如camidanlumab tesirine)、新型双特异性抗体(如AFM13)和嵌合抗原受体T细胞(CAR-T)免疫疗法近年来作为挽救治疗方案也在cHL中取得一定进展。但相关新药、新疗法只在I/II期单臂小型研究中对疗效进行了评估,仍有必要开展后续研究进一步验证疗效。
部分ASCT后复发的患者可以从非清髓方案预处理(NMAC)或减低强度预处理(RIC)的异基因造血干细胞移植(allo-HCT)中获益。法国和比利时的24个中心开展的一项回顾性研究,纳入98例NMAC或RIC后接受allo-HCT的cHL患者,比较了单倍体供者(Haplo;n=34)、不全相合无关供者(MMUD;n=27)、脐带血(CB;n=37)的移植结果。Haplo组所有患者接受了非体外T细胞清除NMAC后的allo-HCT,并接受移植后环磷酰胺(PT-Cy)治疗。中位随访31个月时,Haplo组患者的PFS率和OS率分别为66%和75%,与其他两组患者没有差异。Haplo组患者的3-4级急性移植物抗宿主病(aGVHD)和慢性移植物抗宿主病(cGVHD)的累积发生率分别为3%和15%,均低于其他组。研究中所有患者的非复发死亡(NRM)率为12%。Haplo组患者无GVHD-无复发生存(GRFS)率更高(CB组和MMUD组分别为52%和31%;P=0.02)。该研究作者表示,在缺乏HLA相合供体的情况下,非体外T细胞清除NMAC后的allo-HCT和PT-Cy能为R/R cHL患者带来更好的预后。
对于接受allo-HCT的cHL患者,Haplo或HLA相合亲缘供体类型选择仍存在争议。一项多中心回顾性研究分析了151例接受Haplo供者(n=61)或HLA相合亲缘供者(n=90)的NMAC/RIC后allo-HCT的cHL患者。Haplo组患者的OS率、复发率和NRM率分别为81%、21%、9%,与HLA相合组相比无显著差异。供体类型对移植后2年后的GRFS率存在显著影响(Haplo组和HLA相合组分别为58%和42%;P=0.03)。多变量分析显示,与Haplo供者相比,HLA相合亲缘供者与较低的GRFS相关(HR:2.95;P<0.001),移植后未达到CR也与较低的GRFS相关(HR:1.74;P=0.01)。与HLA相合亲缘供者相比,Haplo供者显著改善了接受allo-HCT的cHL患者的GRFS。欧洲血液和骨髓移植学会(EBMT)开展的一项纳入240例cHL患者的大型研究同样证实了Haplo供者的疗效优势,研究中患者的2年PFS率和OS率分别为57%和72%。
免疫疗法桥接allo-HCT
欧洲血液和骨髓移植学会(EBMT)开展的一项大型研究显示,与异基因造血干细胞移植(allo-HCT)前不接受维布妥昔单抗(BV)治疗的cHL患者相比,BV治疗可有效桥接allo-HCT。多变量分析显示,移植前的BV治疗对非复发死亡(NRM)率、复发率、无进展生存期(PFS)、OS无显著影响,但是可显著降低慢性移植物抗宿主病(cGVHD)的发生率。
法国开展的一项回顾性研究探索了BV单药在R/R cHL患者中的应用,研究中BV治疗后达到疾病缓解的145例患者中,54例患者接受了巩固性allo-HCT,这部分患者的中位PFS为18.8个月,而未接受移植的91例患者为8.7个月(P<0.0001)。这些真实世界研究证实了BV可有效桥接后续allo-HCT,同时具有可观的疗效和安全性。由于大部分cHL患者接受BV治疗后缓解持续时间较短,相关研究作者建议应尽快对达到疾病缓解的患者进行allo-HCT巩固治疗。
一项纳入304例R/R cHL患者的研究结果显示,相比于BV单药,帕博利珠单抗(PEM)单药可显著改善PFS(13.2个月 vs 8.3个月;HR:0.65;95%CI:0.48-0.88;P=0.0027),1年PFS率分别为53.9%和35.6%。该研究作者表示,应使用PEM单药作为R/R cHL的标准治疗方案,BV应在cHL患者的病程早期联合其他药物使用,而非作为单药使用。但部分研究显示,PD-1单抗可能增加治疗相关不良反应,尤其是严重急性移植物抗宿主病(aGVHD)的发生率。因此目前对于PD-1单抗在R/R cHL中的使用时机、长期疗效、最佳使用方案、使用后是否有必要进行巩固性allo-HCT等问题仍存在争议。
法国开展的一项回顾性研究纳入了78例早期接受过纳武利尤单抗(Nivo)治疗的R/R cHL患者,观察这部分患者接受或不接受巩固性allo-HCT后结果。研究结果显示,达到疾病缓解的患者中,所有接受巩固性allo-HCT的患者均未复发,而62.2%未接受allo-HCT的患者出现复发。大部分接受PD-1单抗单药治疗的患者,尤其是未达到完全缓解(CR)的患者最终会出现疾病进展。与未接受allo-HCT巩固治疗的患者相比,接受移植的患者PFS得到延长,但PFS的延长并未转化为OS的延长。在评估PD-1单抗治疗后allo-HCT的风险收益时需综合相关因素进行衡量。
移植前使用PD-1单抗可改善接受单倍型(Haplo)allo-HCT和移植后环磷酰胺(PT-Cy)的患者的PFS。一项纳入59例cHL患者的研究显示,相比于移植前接受其他治疗的cHL患者,移植前接受PD-1单抗治疗的患者2年OS率(77% vs 71%;P=0.599)和2年PFS率(78% vs 53%;P=0.066)均更优,2年疾病复发/进展率也更低(4% vs 22%;P=0.098)。PD-1单抗可有效桥接Haplo allo-HCT和PT-Cy,同时未增加治疗不良反应和NRM。
近期一项纳入209例接受PD-1单抗治疗的cHL患者的回顾性队列研究公布了结果。中位随访24个月时,2年NRM率和2年复发累积发生率分别为14%和18%。2年无GVHD-无复发生存(GRFS)率、PFS率、OS率分别为47%、69%、82%。移植后180天的3-4级aGVHD累积发生率为15%,移植后2年的cGVHD累积发生率为34%。多变量分析显示,PD-1单抗治疗到allo-HCT之间较长间隔(>80天)与较低的3-4级aGVHD发生率相关(HR:0.4;P=0.01),PD-1单抗治疗和allo-HCT之间的额外治疗与较高的复发风险相关(HR:2.9;P=0.003)。值得关注的是,PT-Cy与PFS和GRFS的改善显著相关。该研究作者表示,PD-1单抗治疗后进行allo-HCT可为R/R cHL患者带来较好的预后。该研究数据显示PD-1单抗治疗的疗效和安全性会影响R/R cHL患者allo-HCT后的预后。值得注意的是,PT-Cy可能是R/R cHL患者最佳的移植策略。
为什么预防性PT-Cy能够改善预后?
近期一项纳入18例患者的研究显示,PD-1单抗Nivo在移植后可在血浆中持续存在长达56天。Nivo可结合并阻断异体T细胞上的PD-1通路,增强T细胞的活化。与未接受PD-1单抗治疗的患者相比,接受PD-1单抗治疗的患者具有更高的GVHD发生率和更高的效应T细胞表达水平。PT-Cy可有效缓解T细胞的激活状态,从而降低aGVHD发生的风险。
对于allo-HCT前PD-1单抗的使用,各研究结论总结如下:
对于追求治愈的R/R cHL患者,持续使用PD-1单抗直至疾病进展并非最佳的治疗策略。对于所有获得疾病缓解的患者,应考虑进行巩固性allo-HCT。
PD-1单抗治疗后进行allo-HCT是一种可行的治疗策略,具有较好的PFS和低累积复发率。
与未接受移植的患者相比,PD-1单抗治疗后进行allo-HCT的患者PFS得到延长。
PT-Cy可改善移植疗效,同时降低GVHD风险。无论供者来源如何,所有接受PD-1单抗后进行allo-HCT的患者应当考虑接受预防性PT-Cy。
Allo-HCT复发后的免疫治疗
虽然allo-HCT能为cHL患者带来长期疾病控制,但移植后复发在R/R cHL患者中仍较为常见。供者淋巴细胞输注(DLI)是最早用于移植后复发的免疫治疗手段。相关研究显示,DLI治疗allo-HCT后复发cHL患者的总缓解率(ORR)为56%,但部分患者死于严重的GVHD。一项回顾性研究中采用DLI联合苯达莫司汀治疗9例allo-HCT后复发cHL患者,ORR为55%,30%的患者达到CR。3例患者出现4级aGVHD,3例患者出现cGVHD。
EMBT报告了DLI和/或BV治疗allo-HCT后复发cHL患者的情况,BV组和非BV组中分别有66%和33%的患者接受DLI。研究结果显示同时接受BV和DLI治疗的存活患者CR率最高(40%),未接受DLI或BV的患者为11%,仅接受DLI的患者为24%,仅接受BV的患者为21%,接受DLI序贯BV的患者为24%(P=0.003)。多变量分析显示,DLI可显著改善OS(HR:0.51;P=0.007)。
另有多项研究探索了PD-1单抗治疗移植后复发cHL患者的疗效。一项研究纳入20例allo-HCT后复发cHL患者,使用Nivo作为挽救治疗,6例(30%)患者在Nivo治疗后出现GVHD。值得注意的是,这6例患者之前均发生过GHVD,自allo-HCT至Nivo治疗的时间明显较短。Nivo在所有患者中的ORR达到95%,CR率和部分缓解(PR)率分别为42%和52%。与标准治疗方案相比,Nivo可为移植后复发cHL患者提供持久的疾病控制,预估的12个月PFS率为58%,12个月OS率为79%,同时安全性可接受。
另一项研究则评估了PD-1抑制剂在31例allo-HCT后复发cHL患者中的疗效,研究中大部分患者接受了Nivo治疗。17例(55%)患者在PD-1单抗治疗后出现GHVD,3-4级aGVHD的累积发生率为20%,严重cGVHD的发生率为17%,8例(26%)患者因GVHD死亡。值得关注的是,GVHD中位在2剂PD-1单抗治疗后早期发生。与前述研究不同,该研究中5例患者接受PD-1单抗治疗前未发生过GVHD。PD-1单抗在这部分患者中获得了较高的ORR(77%),CR率和PR率分别为50%和27%。最后一次随访时,68%的患者仍存活。总体来看,PD-1单抗可为allo-HCT后复发cHL患者提供持久的疾病控制,同时延长OS,但PD-1单抗也会增加GVHD的风险(增加30%-55%),尤其是那些先前发生过GVHD的患者。
EBMT的一项纳入184例接受HLA相合亲缘供者或无关供者的allo-HCT后复发的cHL患者的大型研究探索了不同挽救治疗方案的疗效。研究结果显示BV挽救治疗在这部分患者中的疗效(CR率和PR率分别为29%和45%)并未受到移植前BV暴露情况的影响。最后一次随访中,初始BV队列中34%的患者仍然存活,同时处于CR状态,相比之下其他队列未接受BV治疗的患者仅有18%的患者仍处于CR状态(P=0.003)。最后一次随访显示,接受BV联合DLI治疗的患者存活且处于CR状态的比例最高。
对于移植后复发cHL患者,目前常用的一种治疗策略是根据患者病史先使用BV(单药或联合苯达莫司汀)和DLI治疗,在治疗失败的情况下再使用PD-1单抗治疗。虽然PD-1单抗的使用会增加cHL患者aGVHD的风险,但目前尚无能够延长患者OS的其他治疗选择。
此外,另有研究探索了BTK抑制剂伊布替尼在移植后复发、既往发生过GHVD的cHL患者中的疗效。研究纳入的7例患者中4例患者获得疾病缓解(CR:n=3;PR:n=1),伊布替尼在这部分患者中耐受性良好。伊布替尼等新药在移植后复发cHL患者中的疗效有待后续更大样本研究的进一步验证。
总结
cHL的治疗对患者的生活质量存在较大的影响。一线治疗中采用PET-CT指导的ABVD方案/增强剂量BEACOPP方案治疗可以控制治疗强度,减少治疗相关并发症的发生率,同时有助于防止cHL患者复发。对于不适合接受博来霉素治疗的患者,BV-AVD方案也是可行的一线治疗选择。
除上述方案外,PD-1单抗的序贯治疗方案和PD-1单抗联合AVD方案在初治cHL中也具有一定前景。对于年龄>60岁的老年cHL患者,PVAB方案或BV序贯AVD方案是较好的治疗选择。对于cHL一线治疗中的众多新药联合方案,有必要开展随机对照研究进一步比较各方案之间的疗效和安全性。
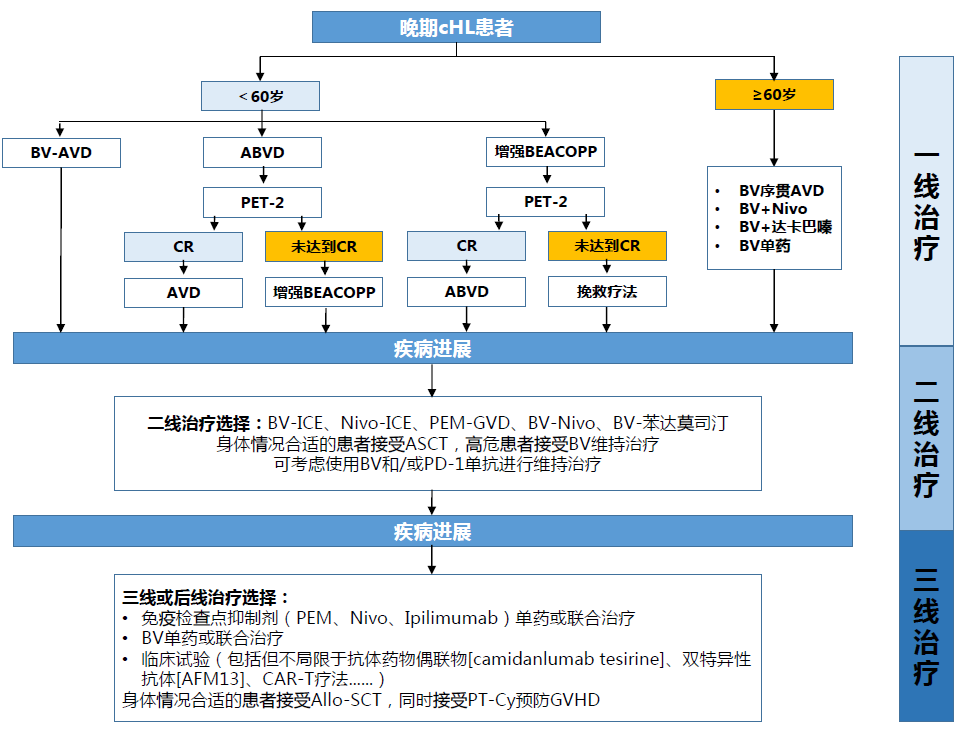
最新的研究进展显示,免疫治疗联合化疗二线治疗R/R cHL患者具有较好的安全性,对于二线治疗后达到疾病缓解的患者,有必要进行巩固性ASCT。下述治疗方案均在R/R cHL的二线治疗中展现出较好的疗效:
BV-ICE(ORR:95%;PFS率:69%)
Nivo-ICE(ORR:90%;PFS率:79%)
PEM-GVD(ORR:100%;1年PFS率:100%)
BV-Nivo(ORR:85%;移植后PFS率:91%)
BV-苯达莫司汀(ORR:92.5%;PFS率:75%)
对于复发风险较高的患者,无论缓解状态如何、先前是否接受过BV治疗,在ASCT后都应给予BV的维持治疗。PD-1单抗治疗后进行allo-HCT是一种可行的治疗策略,具有较好的PFS和较低的复发率。但所有接受PD-1单抗治疗的患者,allo-HCT后都应考虑使用PT-Cy,以减少GVHD的发生风险。最后,由于CAR-T疗法治疗cHL的临床数据较少,本文并未对其进行介绍,期待未来相关研究能够取得一定突破进展,为cHL患者带来更多治疗选择。